
日前,孕妇蔡女士陷入了险境。作为2014年做过一次剖宫产的二胎妈妈,这次妊娠被检查出是中央性前置胎盘。
在产科,这种情况有一个专有名词――凶险性前置胎盘。
听名字就知道来者不善,狠角色!
凶险性前置胎盘是高危的四级手术
什么是四级手术?让我们换一个说法。
普通剖宫产,出血约400ml;
中央性前置胎盘,出血800ml;
凶险性前置胎盘,也就是瘢痕子宫+前置胎盘,出血约1500ml;
凶险性前置胎盘再加上胎盘植入的话,出血量就留着给大家自己脑补了.........
为啥有可能出这么多血?
因为这样的手术充满矛盾和风险。
一方面,中央性前置胎盘,胎儿娩出前后出血不仅多,而且猛。有时仅仅几分钟就会损失人体的一半血量,血压降到零。所以迅速有效止血至关重要。
另一方面,因为瘢痕子宫,患者前几年做的剖宫产手术,现在腹腔结构往往粘连严重。此次手术时,要小心分离粘连组织,比如膀胱,肠管。这些困难客观上又造成了此类手术很难迅速有效止血。如果胎盘再植入到子宫肌层,则手术更困难,出血更凶猛。
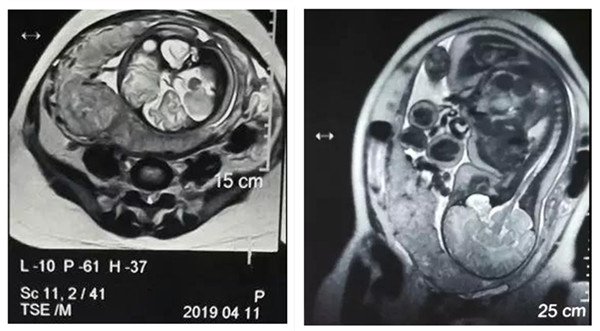
蔡女士的彩超和磁共振,恰恰正提示了胎盘植入的可能。已怀孕到37周的她,为确保母子安全,必须马上进行剖宫产。
这样的手术,在所有产科医师的手术清单里,
绝对是大BOSS。
然而仅今年,我院产科已经顺利处理了好几例高危妊娠病例,包括重度子痫前期、产时子痫、妊娠合并胰腺炎等。多年以来的诊疗经验及业务钻研,产科团队对高危妊娠出来及这种四级高难度手术,举重若轻,气定神闲。
他们是如何应对这些高难度手术,让来这里分娩的此类产妇淡定从容呢?
来看一组照片,这组图片真实展示了我院产科,麻醉科,新生儿科多学科联合处置凶险性前置胎盘的场景。
一位这样的病人手术时,周围众星捧月般的站着10余位医务人员,他们分工明确,各司其职。
1.麻醉组
郭国保主任和朱旺翠医师。负责麻醉和管理患者术中生命体征,随时评估,随时处理,急救准备。
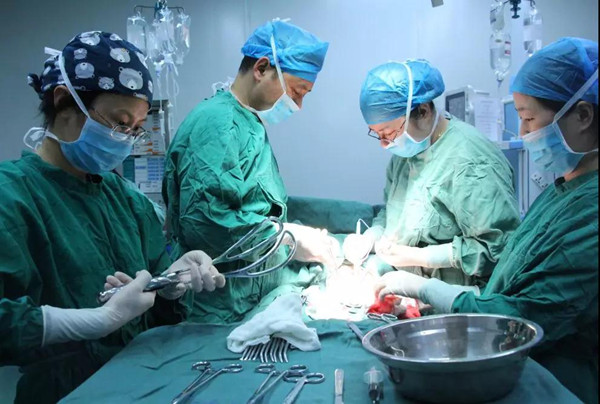
2.手术组
产科主任俞恒医师主刀,吴惜珍医师和江中芳医师辅助。娩出胎儿,导尿管暂时捆扎子宫下端止血、为手术创造有利条件,剥离胎盘、止血缝合。这一小组是本次团队的关键成员。
3.新生儿组
新生儿科主任程小华医师及助产士严阵以待;他们负责新生宝宝出生后的监护。
4.手术室护士组
洪群慧护士长和手术室护士进行巡回策应,除颈内静脉置管另外开放两条静脉通道,确保术中用药及血液制品的及时输入。
5.其他科室
外科组方忠伟院长外围关注手术进展情况。
还有检验科,产科护理这些幕后英雄均已各就各位。
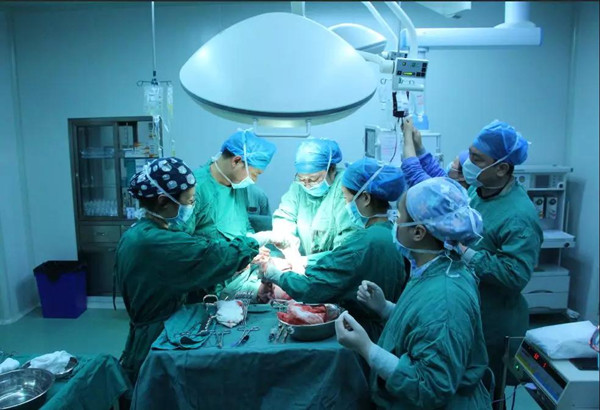
这种手术是战役级别的。术前,俞恒主任组织了产科医师、麻醉医师、妇科医师、外科医师进行了多学科会诊,商讨对策,进行分工。备血是否足够?胎盘侵入膀胱如何解决?术中是否需要髂内动脉结扎或子宫动脉上行支结扎术?所有能想到的问题都被提了出来,并准备了预案。
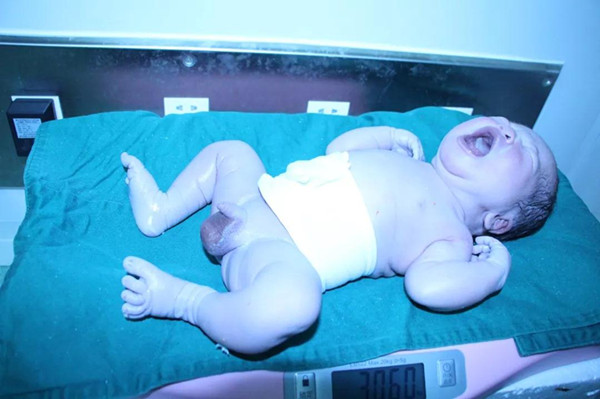
手术做下去,子宫上血管如蚯蚓般蜿蜒怒张,这征象预示着胎盘极有可能植入。俞恒主任小心的分离开膀胱,再往下,宝宝顺利娩出,Apgar氏评分10分,宝宝健康平安,手术医师心无旁骛,专心手术。
不出所料,胎盘发生植入,出血的苗头出来了。“准备一次性导尿管结扎子宫下段。”俞恒主任轻声通知。结扎后“水龙头”立刻堵上,出血明显减少,手术视野操作环境及其有利。剥离胎盘,剥离面止血,缝扎子宫动脉。开放血管-评估效果,关闭-缝扎,再评估。所有这些操作,一气呵成,患者的子宫被成功的保住。
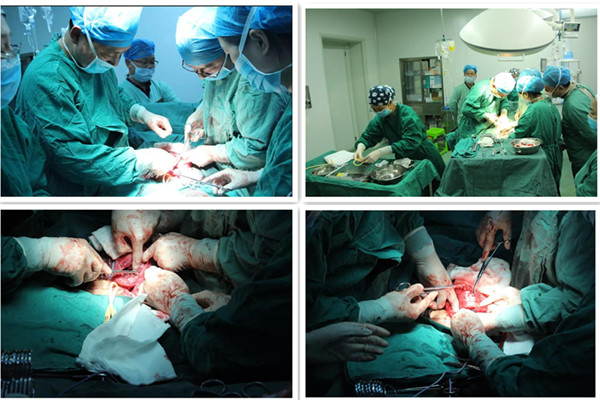
手术顺利完成。统计下来,这场手术出血1200ml,比常规手术减少了近40%的出血量,病人的子宫附件丝毫无损。明明是王者,硬是被打成了青铜。
痛快,打了一场“神仙仗”。
这个手术团队,出场自带BGM。
经过术后的精心护理和调养,蔡女士身体恢复的很好,可以和宝宝一起出院回家了,祝福这和乐美满的一家人。

这样的医疗团队,为患者“众星捧月”。我们可以很有底气的对各位准备分娩的准妈妈说:就算身处险境,也请淡定。
因为我们事无巨细,只为您平安顺利
我们的医疗服务宗旨就是
母亲安全,儿童优先
|



